診療科紹介
整形外科について
地域の中核病院として、整形外科的疾患の多くを診療していますが、それぞれの専門分野の診療にも力を入れ、より高度な医療の提供に努めています。膝関節鏡を用いた治療が適応となる症例、脊椎疾患、人工関節置換術が必要となる症例、上肢の疾患が主体となります。救命救急センターを併設している関係から骨折を含め外傷患者が多いのも特徴です。他の診療科とも連携し、整形外科疾患の治療に鋭意努力しています。また、早期離床、早期社会復帰に努めています。
患者・ご家族のみなさまへ-整形外科領域の疾患-
整形外科では運動器といわれる体を動かす器官すなわち、骨・軟骨、筋肉・腱・靭帯、関節、末梢神経、脊椎などを扱います。
専門分野
- 半月板損傷(特に、内側半月板後根断裂)、前十字靭帯損傷、変形性膝関節症(膝関節外科・膝関節鏡治療)
- 首や腰の痛み、手足の痛み・しびれなどを来す背骨が原因の病気(脊椎外科)
- 変形性股関節症、臼蓋形成不全(股関節外科)
- 肩、肘、手など上肢のしびれや痛みなどの障害(上肢の外科)
- 手・足・上肢・下肢・体幹・骨盤などの怪我(外傷)
整形外科の特徴と方針
- 各分野に専門家をチーフとして配置し、責任をもってそれぞれの分野で最新、最善の治療を提供できるよう心がけています。
- 手術までの待期期間が短いことも特徴のひとつです。
- 入院中は主治医だけではなく、部長回診をはじめ複数の医師が診察し、患者さんからより多くの情報を得て診療に反映するようにしています。
- 地域の病院・開業医の先生方と連携をとり、それぞれの役割のなかで総合的に医療を進めるようにしています。
臨床研究
-
 2024.06-1日本整形外科学会症例レジストリー(JOANR)構築に関する研究 (PDF:110 KB)
2024.06-1日本整形外科学会症例レジストリー(JOANR)構築に関する研究 (PDF:110 KB)
-
 2024.08-4半月板損傷に対する半月板手術後の臨床成績評価 (PDF:616 KB)
2024.08-4半月板損傷に対する半月板手術後の臨床成績評価 (PDF:616 KB)
担当医師
- 膝関節外科古松 毅之、杉生 和久
- 脊椎外科高橋 雅也、上甲 良二
- 股関節外科三宅 由晃
- 上肢の外科竹下 歩
- 外傷保利 忠宏
整形外科での専門研修を希望されるみなさまへ
当院整形外科における研修方針としては、それぞれの専門分野を一定期間ごとに研修し、1年で主要な整形外科領域を網羅できることを基本としています。また、基本的な診療・処置・手術ができるようになる指導を心がけています。当院での医師臨床研修・専門研修に興味がある方は気軽に病院ホームページの「お問い合わせ」をご利用ください。
医学部生の病院見学(整形外科)受付中!!
整形外科手術件数が中四国屈指の岡山赤十字病院に、「あなたも見学に来ませんか?」
-
 医学部生 病院見学(2025年~) (PDF:72 KB)
医学部生 病院見学(2025年~) (PDF:72 KB)
主な疾患と治療法
膝関節
半月板損傷(断裂):内側半月板後根断裂(MMPRT)、円板状外側半月板損傷、その他の半月板損傷
膝関節の症状を見定めたうえで、それぞれの半月板損傷部位や損傷形態を評価します。患者さんのライフスタイルに応じて手術が必要かどうかを判断し、複数の治療法を提案します。
手術を希望される場合には、膝関節鏡を使用した半月板制動術・縫合術・切除術を組み合わせて、膝関節・半月板の状態がもっともいい状態へと改善することを目標に手術をおこないます。
-
 内側半月板後根断裂について (PDF:308 KB)
内側半月板後根断裂について (PDF:308 KB)
-
 静脈血栓塞栓症の予防 (PDF:204 KB)
静脈血栓塞栓症の予防 (PDF:204 KB)
-
 知らないと損する⁉ MMPRTの診断と治療 (PDF:6 MB)
知らないと損する⁉ MMPRTの診断と治療 (PDF:6 MB)
前十字靭帯損傷(ACL損傷・ACL断裂)
前十字靭帯損傷を放置していると、内側半月板損傷・膝関節軟骨損傷・変形性膝関節症を早い段階で引き起こしてしまいます。スポーツをしない患者さんにとっても、適切な時期に前十字靭帯の機能をふたたび取り戻し、しっかりと安定した膝で毎日の生活をおくることがすすめられます。
手術を希望される場合には、ご自身の腱を活用した前十字靭帯再建術をおこないます。半月板損傷を合併していることも多いため、膝関節鏡を利用した半月板制動術・縫合術・切除術を組み合わせておこないます。
脊椎外科
脊椎外科では背骨の病気、ケガを担当しています。背骨(脊椎)は身体の支柱であるとともに、脳から続く脊椎~末梢神経の通り道となっています。そのため、ここの不具合は痛みだけでなく、しびれや力の入りにくさ(神経麻痺)を生じることもあります。当科では、治療によって、できるだけ病気になる前の生活に近づけることを目標にしています。
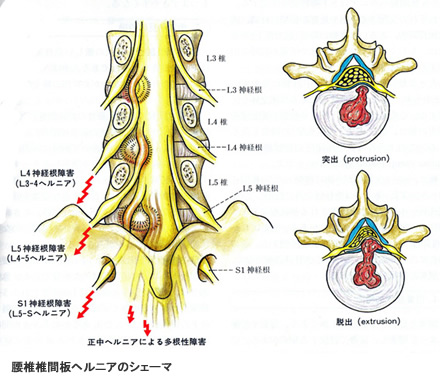
腰椎椎間板ヘルニア
椎間板は髄核と呼ばれる柔らかい組織とその周辺に線維輪と呼ばれる外層の2層構造になっています。中心の髄核は子供や青壮年ではゼリー状ですが、年齢とともにみずみずしさがなくなり‘おから‘のようになり弾力性が失われます。壮年期にはまず椎間板に裂け目が生じて、腰痛を引き起こすことがあります(ぎっくり腰の一つ)。続いて、裂け目が椎間板の外側まで広がると椎間板の中身が押し出され、飛び出します。
これを椎間板ヘルニアと呼びます。
突出した椎間板が神経を押さえるといわゆる坐骨神経痛という下肢の痛みやしびれが生じることがあります。さらに神経が椎間板ヘルニアで傷ついてしまうと排尿や排便の障害が生じることがあります。
椎間板ヘルニアは通常は手術をせずに治癒しますが、適切な治療にも関わらず症状が治らない場合、また下肢の麻痺が進行する場合や前述の排尿、排便障害がでてくるような場合には手術が必要です。
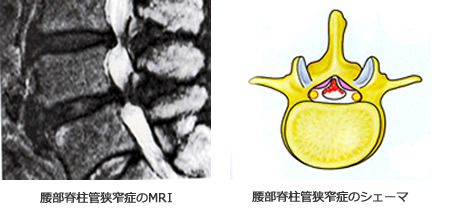
腰部脊柱管狭窄症
背骨の後ろには神経の通り道である脊柱管と呼ばれる孔があります。長い年月の間、体を支え続けていると背骨が変形して脊柱管が狭くなってきます。その状態を腰部脊柱管狭窄と呼びます。
腰部脊柱管狭窄症は、50歳代以降から徐々に増えてきます(原則若い人にはいません)。
脊柱管が狭くなると、そのなかを走っている神経が圧迫されて、坐骨神経痛と呼ばれる下肢の神経痛やしびれ、麻痺(脱力)が発生します。さらに神経が傷つくと、下肢のしびれの他に、股間あたりがほてったり、尿や便などの障害が発生します。これらの症状は、主に歩行時により惹起されます。
そのため腰部脊柱管狭窄症では、長距離を続けて歩くことができなくなり、歩行と休息を繰りかえす間欠跛行という状態になります。歩くと下肢の痛みやしびれが強くなってくる、あるいは下肢の症状に排尿の異常を伴うような症状があれば腰部脊柱管狭窄が疑われます。適切な治療にも関わらず症状が治らない場合、また下肢の麻痺が進行する場合や前述の排尿、排便障害がでてくるような場合には手術が必要です。
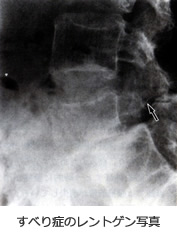
腰椎すべり症
すべり症は、腰の骨(腰椎)が前後にずれてしまう疾患です。原因は明らかではありませんが、多くは加齢とともに腰椎の椎間板や関節・靭帯がゆるみ、中年以降の女性に好発し、第4番目と5番目の腰椎の間によく認められます。加齢によるものを変性すべり症と呼びます。学童期の疲労骨折による分離症が進行しすべりを生じたものを分離すべり症といい、主に第5番目の腰椎に見られます。
症状は腰椎のぐらぐらする不安定性(ぐらつき)による腰痛と、脊柱管(神経の通り道)が狭窄し神経を圧迫して、下肢の痛みやしびれが生じます。初期は腰痛が主体ですが、進行すると脊柱管狭窄症を生じ、間欠跛行(長い距離を歩くと痛み・しびれが強くなり、しゃがみこむと症状が軽減する)を認めたり、末期になると安静時にも下肢痛が出現するようになります。適切な治療にも関わらず症状が治らない場合、また下肢の麻痺が進行する場合などでは除圧術や脊椎固定術などの手術が必要となることがあります。
骨粗鬆症による脊椎圧迫骨折
高齢者人口の増加とともに増えてきている背骨の骨折です。「いつの間にか骨折」と呼ばれるように知らぬうちに折れていることもあります。尻もちをつくなどのささいな外傷や、重たいものをもちあげるなどの日常生活動作で折れることもあります。痛みに応じて無理をしない生活のみで治ることもありますが、強い痛みのため「寝たきり」になってしまうような方には早期にもとの生活にもどっていただけるように積極的に手術治療も行っています。
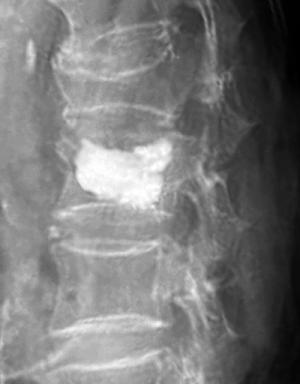
当院での脊椎外科の手術指針
当院での脊椎外科手術について
近年の高齢化社会においては、年齢による背骨のいたみ(脊椎変性)がしばしば認められるようになっており、高齢者への手術が多くなってきています。手術に際しては、手術の負担を軽くするように計画するのはもちろんですが、麻酔科を始め他科の医師と協力し安全な手術を行えるように努めています。
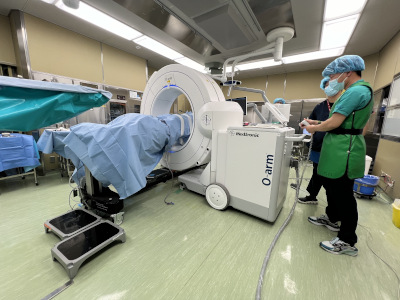
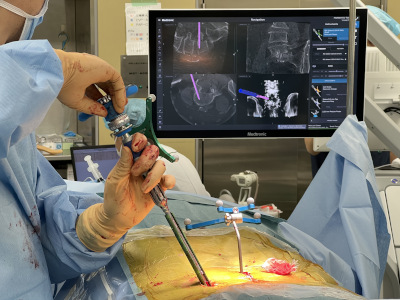
また、手術の安全面に関しては、2024年1月よりO-arm(オーアーム)ナビゲーションを導入しております。最先端のナビゲーションシステムで、手術中に脊椎の立体的な画像が作成できます。脊椎手術では金属インプラントを用いることがしばしばありますが、本システムによって金属インプラントを安全、性格に挿入することができるようになりました。
上肢の外科
上肢の動作は日常生活において必要不可欠なものですが肩や肘、手の障害によって生活動作が著しく障害されることがあります。
以下に当院で扱っている主な疾患、治療法を示します。
手根管症候群
手根管症候群とは手の親指から薬指がしびれ(小指はしびれない)、進行するとつまみ動作がしにくくなるという病気です。これは手のひらで正中神経が圧迫を受けることにより生じるものです。40から50歳代の女性や妊婦、手をよく使う人に多いとされますが原因はよくわかっていません。
手根管症候群を疑えば筋電図という検査を行います。これは神経に電気刺激を加えて、電気刺激が伝わる速度を計るものです。正中神経の障害の程度がわかります。正中神経の障害が明らかであれば手術ということになります。
手術の目的は正中神経への圧迫をとることです。これには開放術と内視鏡手術があります。手根管内視鏡手術は1987年奥津先生(日赤医療センター)により世界に先駆けて開発されました。開放術の成績もいいのですが、内視鏡手術のほうが術後早期から手が使えるとのことで、当院では内視鏡手術を行っています。
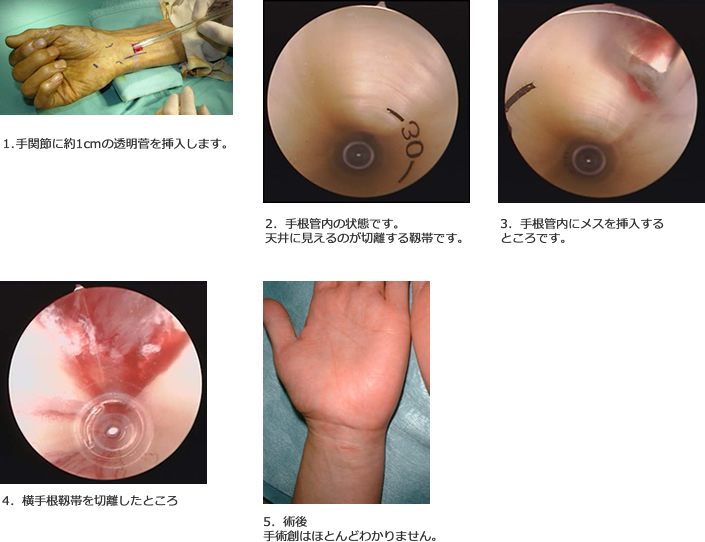
鏡視下手術の問題点
全例に鏡視下手術が可能な訳ではありません。手根管の炎症がつよく、透明菅が挿入できないことがあります(0.5%)1)。このような場合鏡視下手術は不可能です。
手のしびれの回復には約3ヶ月以上を必要とします。また、手指はすぐ動かすことも可能ですが、手を机などにつくと痛いということがあります(手掌部痛)。この手掌部痛は開放術ではよくみられた問題で、この問題をなくそうとして鏡視下手術が開発されましたが、内視鏡手術でもまだ解決されていません。内視鏡手術による手掌部痛は、我々の調査では60%が1ヶ月以内で、90%が3ヶ月以内で消失します。術後半年ではほぼ全例が消失します2)。この頻度は開放術より少ないのですが、今後の課題です。
肩鍵盤断裂・インピンジメント症候群
腱板断裂について
肩を挙上する筋を腱板といいます。この腱と骨がつく部分が加齢によりだんだん弱くなってきます。自然に腱板が切れることもありますが、弱くなった腱板に外から力が加わって切れる場合があります。40歳以下では腱板断裂はまれですが、60代、70代になるにしたがって、わずかな力で腱板が切れることがあります。腱板が切れてもその切れ方が小さいと痛みはありますが、肩は挙上できます。腱板が切れることによって炎症が起き、このために肩が痛みます。ですから、3ヶ月から半年ぐらいで炎症がおさまれば肩の痛みがやわらぐこともあります。しかし、一度骨から切れた腱板は手術をしない限り骨にはつきません。だんだん腱板の切れ方が大きくなると肩が挙上できなくなります。
腱板が切れればすべての人に手術が必要である訳ではありません。もし現在肩が挙上できているなら、肩の痛みは軽減する可能性があるのですから、高齢者やあまり肩を使用しない人なら手術しなくていいかもしれません。また、50代、60代の男性など、まだ仕事で肩を使用しなくてはいけない人では、現在肩が挙上できていても、一度切れた腱板は骨につかない訳ですから、だんだん断裂が大きくなり、将来的には肩が挙上できなくなると思われます。このような人は早く手術した方がいいと思います。
当院では内視鏡手術、関節鏡手術、開放術と使い分けて行っています。
内視鏡手術(奥津法)
肩内視鏡手術は先に述べた手根管内視鏡手術と同様のものです。肩の痛みの中で夜に横になると痛みがある(夜間痛)という人には有効です。これは肩峰下滑液包の炎症による内圧の上昇が原因と考えています3)4)。したがって手根管内視鏡手術と同様に靭帯を切離する手術が有効です(奥津法)。
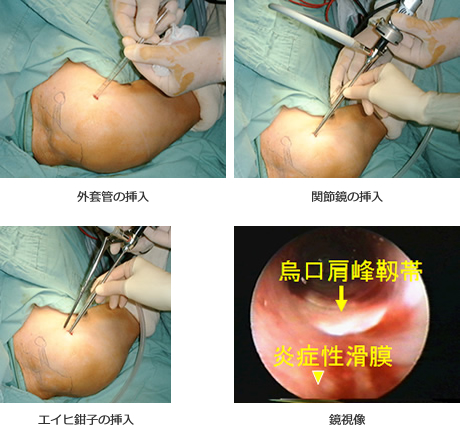
この操作で烏口肩峰靭帯を切離します。
手術時間は約20分。外来手術で可能です。
夜 間痛だけであれば約80%の人がこの処置のみで軽快します。
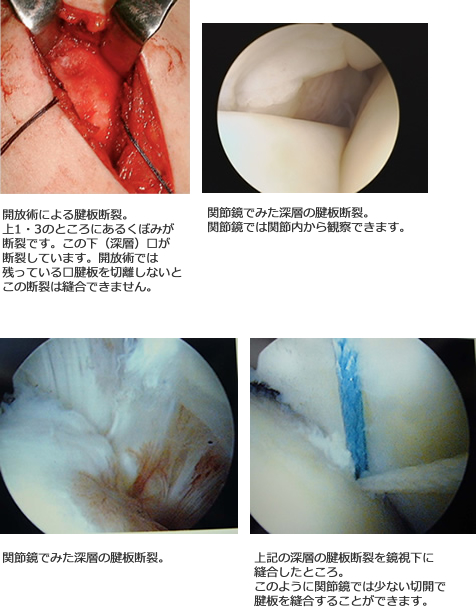
肩関節鏡手術
肩内視鏡手術では、断裂した腱板を縫合しないので筋力は回復しません。筋力の回復を得るには骨と断裂した腱板を縫合する必要があります。以前は開放術を行っていたのですが、最近では鏡視下手術を行っています。関節鏡手術のほうが開放術と比較して術後の疼痛は少なく、肩関節の中の小さな病変も観察可能であり、このような病変にたいしても対応できるのが利点です。
上肢手術の問題点
内視鏡や関節鏡だけでなく開放術も含めたすべての手術についてですがCRPSという重大な問題があります。術後は腫脹があり、しだいに軽減していくのが一般的ですが、CRPSは術後2-3週から逆に腫脹が強くなり、さらに強い自発痛を伴い、術後3ヶ月では拘縮をきたし、最終的には手の機能が廃用になるというものです。以前には交感神経性ジストロフィー(RSD)ともいわれていました。原因はよくわかっていません。治療も拘縮になれば特に効果のあるものはありません。初期の腫脹の時期にステロイドを投与すれば進行を防げるようです。当院では年間300人から400人の上肢の手術を行っていますが、このようなステロイド療法を行ったのは年間3-4人でした(100人に一人)5)。早期ステロイド療法を行った患者さんのなかでは進行したCRPSは今のところ出現していません。
肘部管症候群
肘の肘部管といわれるところでの尺骨神経の絞扼性障害による尺骨神経の障害です。症状は環指や小指の伸展障害、同部のしびれ、握力低下などです.本疾患は進行性の病変であることも多く、必要に応じて神経移行術といわれる手術治療を行っております。当院では肘部管症候群に対しても鏡視下手術を導入し、より侵襲性の低い治療を心がけています。
- 小西池泰三.鏡視下手術(奥津法)の実際. 関節外科25:78-83, 2006
- 小西池泰三. ECTR後のPillar Painの検討:日手会誌22:6-9, 2005
- T Konishiike. Shoulder pain in long-term haemodialysis patients. J. Bone and Joint Surgery., 78-B : 601-605, 1996
- T Konishiike. Pressure measuremet in the corco-armil arch – significanse of the nocturnal pain. 7th congress of the
- ternational Congress on Surgery of the Shoulder (Sydney )1998
- 小西池泰三. CRPSは予防できるか.日手会誌23: 948-95, 2006
骨腫瘍
骨腫瘍は骨に原発する原発性骨腫瘍と骨以外に原発巣がある転移性骨腫瘍に分けられます。
原発性骨腫瘍とは骨肉腫、軟骨肉腫、脂肪肉腫などですがこれらは発生頻度も少なく、また特に専門的な治療を必要とします。岡山大学整形外科は日本有数のこのような原発性骨腫瘍を治療するセンターとなっています。岡山赤十字病院で診断された原発性骨腫瘍の患者さんは岡山大学整形外科へ紹介することを原則としています。
転移性骨腫瘍は肺癌や乳癌などが骨に転移したものをいいますが、骨に癌が転移するとわずかな外力でも骨折しやすくなります。このような骨折を病的骨折といいます。たとえば、肺癌が大腿骨に転移し、病的骨折を起こすと歩行できなくなります。このような場合、髄内釘と行って骨髄の中に金属釘を挿入することで歩行が可能になります。また、歩行が可能にならなくても骨折部を固定することで痛みがとれ、患者さんの日常生活が楽になります。また、脊椎に癌が転移した場合、癌が脊髄を圧迫することがあります。このような場合には脊髄への圧迫を取り除き、脊椎を固定する手術が選択されることもあります。
転移性骨腫瘍の治療は癌の根治をめざすものではなく、患者さんの日常生活の改善をめざすものです。患者さんご本人、ご家族、内科や外科の主治医と整形外科医との間で充分な意思統一がなされる必要があります。
外傷
必要な場合はなるべく早く手術を行い、できるだけ早くリハビリテーションを開始することで単に外傷が治るだけではなく、全体的な機能の温存を優先させることを治療の基本としています。とくに最近では可及的に最小侵襲手術を行っており、骨折の治療のみならず軟部組織の保護を目指して術後回復が速やかに行えるよう心がけています。また、当院は三次救急対応病院であるため、緊急手術は24時間、365日対応で行えるようになっており、重傷外傷にも対応しています。以下に主な代表症例を示します。
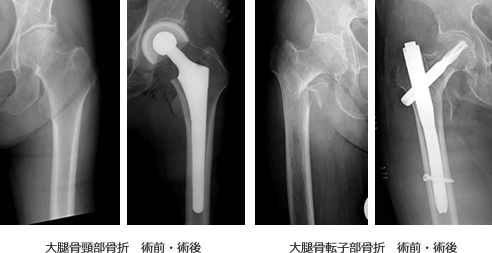
大腿骨頸部・転子部骨折
当院では高齢者の大腿骨近位部骨折が年間約150人紹介および救急にて来院されており、合併症を予防する上でも早期手術、早期離床を目標に治療を行っています。
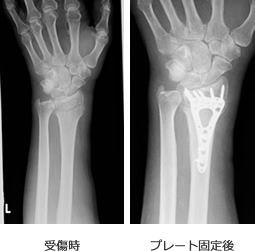
橈骨遠位端骨折
手関節は日常生活動作において非常に重要な部位です.近年では手術療法の向上により、積極的に手術治療を行い、早期社会復帰を目指します。
長管骨骨折
いわゆる上肢や下肢の骨折です。当院では積極的に非侵襲的な手術療法(MIPO)を取り入れ、骨折部を金属製のプレートやロッドで固定を行い、早期社会復帰を目指します。
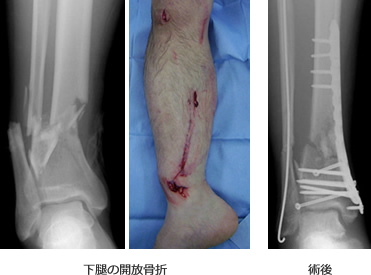
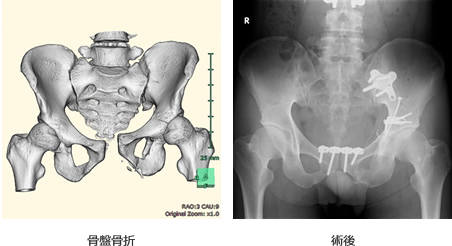
骨盤骨折
当院は三次救急対応病院であるため重傷外傷患者も多く救急搬入されます。骨盤骨折はなかでも重篤な骨折でありますが当院では他科との連携のもと積極的に骨盤骨折の治療に携わっております。また、最近では積極的に手術的治療を行い、患者さんが機能的にも社会復帰できることを目指しております。
医師紹介

- 古松 毅之ふるまつ たかゆき
平成10年卒業
メッセージ / 半月板損傷、前十字靭帯損傷が疑われる場合には、いつでもご相談ください。
特に、内側半月板後根断裂(MMPRT)では、早期診断・治療が必要となります。
-
 MMPRTとは (PDF:308 KB)
MMPRTとは (PDF:308 KB)
-
 知らないと損する⁉ MMPRTの診断と治療 (PDF:6 MB)
知らないと損する⁉ MMPRTの診断と治療 (PDF:6 MB)
- 役職第一整形外科部長
- 関節鏡センター長
- 人工関節センター長
- 専門領域整形外科(膝関節)、スポーツ整形外科、膝関節鏡治療、半月板損傷(MMPRT)、前十字靭帯(ACL)損傷、変形性膝関節症
- 資格医学博士
- 日本整形外科学会専門医
- 日本スポーツ協会公認スポーツドクター
- 日本膝関節学会 関節鏡技術認定医
- 臨床修練指導医(英語)

- 髙橋 雅也たかはし まさや
平成3年卒業
- 役職第二整形外科部長
- リハビリテーション科部長
- 専門領域脊椎外科
- 資格日本整形外科学会認定 整形外科専門医
- 日本整形外科学会認定 脊椎脊髄病医
- 日本脊椎脊髄病学会 脊椎脊髄外科指導医

- 三宅 由晃みやけ よしあき
平成18年卒業
- 役職第一整形外科副部長
- 専門領域股関節、小児整形
- 資格医学博士
- 日本整形外科学会専門医
- 日本人工関節学会認定医
- 日本小児整形外科学会認定医
- 日本リハビリテーション医学会認定臨床医
- 日本スポーツ協会公認スポーツドクター
- 日本リウマチ財団登録医
- 日本いたみ財団いたみ専門医
- 日本化学療法学会抗菌化学療法認定医
- 義肢装具等適合判定医師研修会修了

- 杉生 和久すぎう かずひさ
平成20年卒業
- 役職第一整形外科副部長
- 専門領域膝関節、スポーツ整形外科
- 資格医学博士
- 日本整形外科学会専門医
- 日本スポーツ協会公認スポーツドクター

- 竹下 歩たけした あゆむ
平成20年卒業
- 役職第二整形外科副部長
- 専門領域整形外科一般
- 資格日本整形外科学会専門医
- 日本リウマチ学会認定医
- 日本手外科学会専門医

- 上甲 良二じょうこう りょうじ
平成24年卒業
- 役職第二整形外科副部長
- リハビリテーション科副部長
- 専門領域脊椎、一般外傷

- 保利 忠宏ほり ただひろ
平成24年卒業
- 役職第一整形外科副部長
- 専門領域外傷
- 資格日本整形外科学会専門医

- 川手 大輝かわて だいき
令和3年卒業
- 専門領域 整形外科一般

- 森信 裕太もりのぶ ゆうた
令和4年卒業
- 専門領域整形外科一般

- 近藤 聖之こんどう まさゆき
令和4年卒業
- 専門領域整形外科一般
外来診療表
整形外科
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 1診 | 三宅 由晃(股関節・小児) | 髙橋 雅也(脊椎) | 古松 毅之(膝関節) | 三宅 由晃(股関節・小児) | 髙橋 雅也(脊椎) |
| 2診 | 竹下 歩(手・上肢) | 上甲 良二(脊椎) | 竹下 歩(手・上肢) | ||
| 3診 | 杉生 和久(膝関節) | 保利 忠宏(外傷) | 杉生 和久(膝関節) | 上甲 良二(脊椎) | |
| 4診 |
| 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 | |
|---|---|---|---|---|---|
| 手術 | 手術 | 手術 | 手術 | 手術 |




